១. ប្រវត្តិនៃការរាតត្បាតជំងឺគ្រុនឈាម៖ បញ្ហាប្រឈមសុខភាពសាធារណៈសកលដែលកំពុងកើនឡើង
ជំងឺគ្រុនឈាម គឺជាជំងឺវីរុសស្រួចស្រាវដែលឆ្លងតាមមូស ដែលបណ្តាលមកពីវីរុសគ្រុនឈាម (DENV) ដែលបានក្លាយជាជំងឺ arbovirus ដែលរីករាលដាលយ៉ាងឆាប់រហ័សបំផុតនៅទូទាំងពិភពលោក ដែលបង្កការគំរាមកំហែងយ៉ាងធ្ងន់ធ្ងរដល់សន្តិសុខសុខភាពសាធារណៈ។ ក្នុងរយៈពេលពីរទសវត្សរ៍កន្លងមកនេះ អត្រានៃជំងឺគ្រុនឈាមទូទាំងពិភពលោកបានកើនឡើងយ៉ាងខ្លាំង ដោយចំនួនករណីដែលបានរាយការណ៍កើនឡើងទ្វេដងជារៀងរាល់ឆ្នាំចាប់តាំងពីឆ្នាំ 2021 [1]។ នៅក្នុងខែធ្នូ ឆ្នាំ 2023 អង្គការសុខភាពពិភពលោក (WHO) បានប្រកាសអាសន្នជំងឺគ្រុនឈាមសកល ដើម្បីពង្រឹងកិច្ចខិតខំប្រឹងប្រែងឆ្លើយតបអន្តរជាតិដែលសម្របសម្រួល។ ការប៉ាន់ប្រមាណរោគរាតត្បាតពី WHO បង្ហាញថា មនុស្សប្រហែល 3.9 ពាន់លាននាក់នៅទូទាំងពិភពលោកមានហានិភ័យនៃការឆ្លងមេរោគគ្រុនឈាម ដោយមានការឆ្លងប្រហែល 390 លាននាក់កើតឡើងជារៀងរាល់ឆ្នាំ ដែលក្នុងនោះ 96 លាននាក់ជាករណីជាក់ស្តែងខាងគ្លីនិក [1,2]។
ចំណុចសំខាន់ៗចំនួន ២ ទាក់ទងនឹងរោគរាតត្បាត
លក្ខណៈរោគរាតត្បាតនៃជំងឺគ្រុនឈាមត្រូវបានបង្កើតឡើងដោយអន្តរកម្មនៃកត្តាវីរុសវិទ្យា អេកូឡូស៊ីវ៉ិចទ័រ ការឆ្លើយតបនៃប្រព័ន្ធភាពស៊ាំរបស់ម្ចាស់ផ្ទះ និងលក្ខខណ្ឌសង្គម-បរិស្ថាន។ ការយល់ដឹងយ៉ាងទូលំទូលាយអំពីលក្ខណៈទាំងនេះគឺចាំបាច់សម្រាប់ការអភិវឌ្ឍយុទ្ធសាស្ត្របង្ការ និងគ្រប់គ្រងប្រកបដោយប្រសិទ្ធភាព ក៏ដូចជាវិធីសាស្រ្តធ្វើរោគវិនិច្ឆ័យត្រឹមត្រូវ។
២.១ វ៉ិចទ័របញ្ជូន និងលំនាំបញ្ជូនតាមទីក្រុង
មេរោគ Dengue ភាគច្រើនត្រូវបានចម្លងតាមរយៈសត្វមូស Aedes aegypti និង Aedes albopictusមូស។ ក្នុងចំណោមប្រភេទសត្វមូសដែលឆ្លងមេរោគទាំងនេះ Aedes aegypti ត្រូវបានទទួលស្គាល់ថាជាវ៉ិចទ័រចម្លងដ៏សំខាន់បំផុត ដែលត្រូវបានកំណត់លក្ខណៈដោយ "ភាពបត់បែនខ្ពស់របស់មនុស្ស" និងការចែកចាយយ៉ាងទូលំទូលាយនៅក្នុងបរិស្ថានទីក្រុងត្រូពិច និងស៊ុបត្រូពិច។ មិនដូចមូសដទៃទៀតដែលឆ្លងមេរោគ arbovirus ទេ Aedes aegypti បង្ហាញលក្ខណៈរោគរាតត្បាតសំខាន់ៗដូចខាងក្រោម៖
- ចំណង់ចំណូលចិត្តចំពោះការបង្កាត់ពូជនៅក្នុងបរិស្ថានដែលមនុស្សបង្កើត (ឧទាហរណ៍ ធុងស្តុកទឹក សំបកកង់ឡានដែលគេបោះចោល)
- ត្រូពិចខ្លាំងសម្រាប់ឈាមមនុស្សជាប្រភពសារធាតុចិញ្ចឹម
- ឥរិយាបថនៃការញ៉ាំអាហារពេលថ្ងៃ
លក្ខណៈទាំងនេះកំណត់ជំងឺគ្រុនឈាមថាជាជំងឺធម្មតា«ជំងឺឆ្លងតាមទីក្រុង»ជាមួយនឹងប្រសិទ្ធភាពនៃការចម្លងកើនឡើងគួរឱ្យកត់សម្គាល់នៅក្នុងតំបន់ដែលមានប្រជាជនរស់នៅច្រើនកុះករ។ ការសិក្សាទាក់ទងនឹងអង្គការសុខភាពពិភពលោកបានបង្ហាញថា នៅក្នុងតំបន់ទីក្រុងដែលមានប្រជាជនរស់នៅច្រើន ការកើនឡើងនៃភាពញឹកញាប់នៃការប៉ះពាល់ជាមួយមូសនិងមនុស្សអាចបង្កើនចំនួនបន្តពូជជាមូលដ្ឋាន (R₀) នៃ DENV យ៉ាងខ្លាំង ដោយហេតុនេះបង្កើនល្បឿននៃការរីករាលដាលនៃជំងឺរាតត្បាត [2]។
២.២ និន្នាការរីករាលដាលសកល និងកត្តាជំរុញ
យោងតាមរបាយការណ៍របស់អង្គការសុខភាពពិភពលោក ចំនួនករណីជំងឺគ្រុនឈាមទូទាំងពិភពលោកបានកើនឡើងយ៉ាងខ្លាំងក្នុងរយៈពេលពីរទសវត្សរ៍កន្លងមកនេះ [1,3]។ និន្នាការកើនឡើងនេះភាគច្រើនត្រូវបានជំរុញដោយកត្តាដែលទាក់ទងគ្នាដូចខាងក្រោម៖
(1) ការប្រែប្រួលអាកាសធាតុ៖ ការកើនឡើងនៃសីតុណ្ហភាពពិភពលោកមិនត្រឹមតែពង្រីកវិសាលភាពភូមិសាស្ត្រនៃជម្រកសមស្របសម្រាប់វ៉ិចទ័រមូសប៉ុណ្ណោះទេ ប៉ុន្តែវាថែមទាំងធ្វើឱ្យរយៈពេលភ្ញាស់ខាងក្រៅនៃ DENV នៅក្នុងមូសម្ចាស់ផ្ទះខ្លីជាងមុន ដោយហេតុនេះបង្កើនប្រសិទ្ធភាពនៃការចម្លង។ ការប្រែប្រួលដង់ស៊ីតេមូសដែលបង្កឡើងដោយអាកាសធាតុត្រូវបានបញ្ជាក់ថាដោយអង្គការសុខភាពពិភពលោកថាជាកត្តាព្យាករណ៍ដែលអាចទុកចិត្តបាននៃឌីណាមិកលំហពេលវេលានៃការផ្ទុះឡើងនៃជំងឺគ្រុនឈាម។
(2) នគរូបនីយកម្ម៖ ការពង្រីកទីក្រុងយ៉ាងឆាប់រហ័ស និងមិនបានគ្រោងទុកបានបង្កើតជម្រកបង្កាត់ពូជយ៉ាងច្រើនសម្រាប់វ៉ិចទ័រមូស ខណៈដែលដង់ស៊ីតេប្រជាជនកើនឡើងបានពង្រឹងភាពជាប់លាប់នៃខ្សែសង្វាក់ចម្លង DENV។
(3) ចលនាប្រជាជនសកល៖ ការធ្វើដំណើរ និងពាណិជ្ជកម្មអន្តរជាតិបានសម្រួលដល់ការចម្លងជំងឺគ្រុនឈាមឆ្លងដែនយ៉ាងឆាប់រហ័ស ដែលជំរុញការផ្លាស់ប្តូរពីករណីនាំចូលទៅជាការចម្លងក្នុងស្រុកប្រកបដោយចីរភាព។ ទិន្នន័យឃ្លាំមើលរបស់អង្គការសុខភាពពិភពលោកបង្ហាញថា ចន្លោះឆ្នាំ 2010 និង 2021 សហរដ្ឋអាមេរិកបានរាយការណ៍ពីករណីគ្រុនឈាមដែលទាក់ទងនឹងការធ្វើដំណើរចំនួន 7,528 ករណី ដែលក្នុងនោះ 3,135 ករណីតម្រូវឱ្យសម្រាកព្យាបាលនៅមន្ទីរពេទ្យ និង 19 ករណីបណ្តាលឱ្យស្លាប់។
(4) ការពង្រីកការចែកចាយវ៉ិចទ័រ៖ នៅទូទាំងពិភពលោក វិសាលភាពភូមិសាស្ត្រនៃ Aedes aegypti និង Aedes albopictus បន្តពង្រីក ដោយមូស Aedes កំពុងមានកាន់តែច្រើនឡើងនៅក្នុងតំបន់ខ្លះនៃទ្វីបអឺរ៉ុប។ ជាលទ្ធផល ជំងឺគ្រុនឈាមបានវិវត្តពីជំងឺរាតត្បាតក្នុងតំបន់ជាប្រពៃណីទៅជាការគំរាមកំហែងដល់សុខភាពសាធារណៈសកល។
២.៣ យន្តការចរាចររួមគ្នា និងការឆ្លងមេរោគឡើងវិញនៃមេរោគច្រើនប្រភេទ
វីរុសគ្រុនឈាមមានសេរ៉ូទីបចំនួនបួនដែលមានអង់ទីហ្សែនខុសៗគ្នា (DENV-1 ដល់ DENV-4)។ ការឆ្លងមេរោគសេរ៉ូទីបមួយផ្តល់ភាពស៊ាំការពាររយៈពេលវែងប្រឆាំងនឹងសេរ៉ូទីបជាក់លាក់នោះ ប៉ុន្តែមានតែការការពារឆ្លងបណ្តោះអាសន្ន និងដោយផ្នែកប្រឆាំងនឹងសេរ៉ូទីបបីផ្សេងទៀតប៉ុណ្ណោះ។ ប្រជាជនទូទៅងាយនឹងឆ្លង DENV ជាសកល ដោយមានតែក្រុមរងនៃអ្នកឆ្លងជំងឺមួយចំនួនតូចប៉ុណ្ណោះដែលវិវត្តទៅជាជំងឺគ្លីនិក [2]។
នៅក្នុងតំបន់ដែលមានជំងឺរាតត្បាត សេរ៉ូទីប DENV ច្រើនប្រភេទច្រើនតែចរាចររួមគ្នាក្នុងពេលដំណាលគ្នា ដែលបណ្តាលឱ្យបុគ្គលម្នាក់ៗមានសក្តានុពលក្នុងការឆ្លងមេរោគគ្រុនឈាមច្រើនប្រភេទពេញមួយជីវិតរបស់ពួកគេ។ ការសិក្សារោគរាតត្បាតរបស់អង្គការសុខភាពពិភពលោកបានកំណត់អត្តសញ្ញាណចរាចររួមគ្នាពហុសេរ៉ូទីបជាកត្តាជំរុញដ៏សំខាន់នៃការផ្ទុះឡើងនៃជំងឺគ្រុនឈាមតាមកាលកំណត់ [1]។
២.៤ ការឆ្លងមេរោគបន្ទាប់បន្សំ និងការបង្កើនភាពស៊ាំដែលពឹងផ្អែកលើអង្គបដិប្រាណ
បាតុភូតដ៏សំខាន់ និងប្លែកមួយនៅក្នុងរោគរាតត្បាតជំងឺគ្រុនឈាមគឺការបង្កើនប្រសិទ្ធភាពដែលពឹងផ្អែកលើអង្គបដិប្រាណ (ADE)អំឡុងពេលឆ្លងមេរោគបន្ទាប់បន្សំជាមួយនឹងសេរ៉ូទីប DENV ចម្រុះ អង្គបដិប្រាណដែលមិនបន្សាបដែលផលិតក្នុងអំឡុងពេលឆ្លងមេរោគបឋមជួយសម្រួលដល់ការជ្រៀតចូលរបស់វីរុសទៅក្នុងម៉ូណូស៊ីត និងម៉ាក្រូហ្វាស ដោយហេតុនេះបង្កើនការចម្លងវីរុស។ យន្តការនេះត្រូវបានទទួលស្គាល់យ៉ាងទូលំទូលាយដោយអង្គការសុខភាពពិភពលោកថាជាកត្តាបង្កជំងឺដ៏សំខាន់មួយនៅក្នុងជំងឺគ្រុនឈាមធ្ងន់ធ្ងរ រួមទាំងគ្រុនឈាមហូរឈាម និងរោគសញ្ញាឆក់ឈាម [1]។
ទិន្នន័យរោគរាតត្បាតរបស់អង្គការសុខភាពពិភពលោក (WHO) បង្ហាញជាប់លាប់ថា បុគ្គលដែលមានការឆ្លងមេរោគគ្រុនឈាមបន្ទាប់បន្សំមានហានិភ័យខ្ពស់ក្នុងការវិវត្តទៅជាជំងឺធ្ងន់ធ្ងរបើប្រៀបធៀបទៅនឹងអ្នកដែលមានការឆ្លងមេរោគបឋម - លក្ខណៈនេះមានសារៈសំខាន់ខ្លាំងណាស់សម្រាប់ការតាមដានជំងឺ និងការគ្រប់គ្រងគ្លីនិក។ វាជារឿងសំខាន់ដែលត្រូវកត់សម្គាល់ថា ខណៈពេលដែលហានិភ័យនៃជំងឺធ្ងន់ធ្ងរកើនឡើងក្នុងអំឡុងពេលឆ្លងមេរោគបន្ទាប់បន្សំ ការឆ្លងមេរោគជាមួយនឹងសេរ៉ូទីប DENV ណាមួយអាចវិវត្តទៅជាជំងឺគ្រុនឈាមធ្ងន់ធ្ងរ [1]។
២.៥ ការបង្ហាញគ្លីនិកមិនជាក់លាក់ និងហានិភ័យនៃការធ្វើរោគវិនិច្ឆ័យខុស
ការបង្ហាញគ្លីនិកនៃជំងឺគ្រុនឈាមគឺមិនជាក់លាក់ទេ ជាពិសេសនៅដំណាក់កាលដំបូងនៃជំងឺ ដែលជារឿយៗត្រួតស៊ីគ្នាជាមួយនឹងការឆ្លងមេរោគដទៃទៀតដែលឆ្លងតាមមូស (ឧទាហរណ៍ វីរុសឈីគុនហ្គុនយ៉ា និងវីរុសហ្ស៊ីកា) ក៏ដូចជាការឆ្លងមេរោគផ្លូវដង្ហើមមួយចំនួន។ ការប៉ាន់ប្រមាណរបស់អង្គការសុខភាពពិភពលោកបង្ហាញថា 40-80% នៃការឆ្លងមេរោគ DENV គឺគ្មានរោគសញ្ញា [3]។
ការបង្ហាញគ្លីនិកធម្មតារួមមាន៖
- គ្រុនក្តៅស្រួចស្រាវ (បន្តរយៈពេល 2-7 ថ្ងៃ ដែលអាចមានពីរដំណាក់កាល)
- ឈឺក្បាលធ្ងន់ធ្ងរ និងឈឺចុកចាប់នៅខាងក្រោយភ្នែក (ឈឺនៅពីក្រោយភ្នែក)
- ឈឺសាច់ដុំ និងសន្លាក់ (ជាទូទៅគេហៅថា "គ្រុនក្តៅបាក់ឆ្អឹង")
- កន្ទួលភ្នែក ឬកន្ទួលភ្នែកប្រភេទ Maculopapular
- ការបង្ហាញការហូរឈាមស្រាលៗ (ឧទាហរណ៍ ហើមអញ្ចាញធ្មេញ ហូរឈាមអញ្ចាញធ្មេញ)
ជំងឺគ្រុនឈាមដែលមានរោគសញ្ញាជាទូទៅត្រូវបានបែងចែកជាបីដំណាក់កាលផ្សេងគ្នា៖ ដំណាក់កាលគ្រុនក្តៅ ដំណាក់កាលធ្ងន់ធ្ងរ និងដំណាក់កាលជាសះស្បើយ។ ប្រហែលតិចជាង 5% នៃអ្នកជំងឺដែលមានរោគសញ្ញាវិវត្តទៅជាជំងឺគ្រុនឈាមធ្ងន់ធ្ងរ។ ដោយសារតែខ្វះលក្ខណៈគ្លីនិកជាក់លាក់ ការធ្វើរោគវិនិច្ឆ័យដែលផ្អែកលើរោគសញ្ញាគ្លីនិកតែមួយមុខគឺជាការលំបាក ដែលបង្កើនហានិភ័យនៃការធ្វើរោគវិនិច្ឆ័យខុស និងការធ្វើរោគវិនិច្ឆ័យមិនគ្រប់គ្រាន់។ អង្គការសុខភាពពិភពលោកបានបញ្ជាក់យ៉ាងច្បាស់ថា ការធ្វើរោគវិនិច្ឆ័យគ្លីនិកតែម្នាក់ឯងមិនគ្រប់គ្រាន់ដើម្បីធានាបាននូវភាពត្រឹមត្រូវនោះទេ ដែលធ្វើឱ្យការបញ្ជាក់នៅមន្ទីរពិសោធន៍មិនអាចខ្វះបាន [1]។
ចំណុចសំខាន់ៗចំនួន ៣ ពី “ការធ្វើតេស្តមន្ទីរពិសោធន៍សម្រាប់មេរោគគ្រុនឈាម៖ ការណែនាំបណ្តោះអាសន្នរបស់អង្គការសុខភាពពិភពលោក ខែមេសា ឆ្នាំ២០២៥”
នៅក្នុងខែមេសា ឆ្នាំ២០២៥ អង្គការសុខភាពពិភពលោកបានចេញផ្សាយការណែនាំបណ្តោះអាសន្នដែលបានធ្វើបច្ចុប្បន្នភាពលើការធ្វើតេស្តមន្ទីរពិសោធន៍សម្រាប់ DENV ដោយផ្តល់នូវការណែនាំបច្ចេកទេសដែលមានសិទ្ធិអំណាចសម្រាប់ការធ្វើរោគវិនិច្ឆ័យជំងឺគ្រុនឈាមទូទាំងពិភពលោក។ ការណែនាំនេះសំយោគភស្តុតាងចុងក្រោយបំផុតលើការធ្វើតេស្តមន្ទីរពិសោធន៍ជំងឺគ្រុនឈាមនៅក្នុងបរិបទនៃភាពអាសន្នជំងឺគ្រុនឈាមសកលដែលកំពុងបន្ត និងផ្តល់នូវអនុសាសន៍ជាក់ស្តែងដែលត្រូវបានរៀបចំឡើងសម្រាប់ការកំណត់ដែលមានកម្រិតធនធានខុសៗគ្នា។

៣.១ គោលការណ៍ជាមូលដ្ឋាននៃយុទ្ធសាស្ត្រសាកល្បង
ការណែនាំនេះសង្កត់ធ្ងន់ថា ការធ្វើរោគវិនិច្ឆ័យជំងឺគ្រុនឈាមត្រូវតែអនុម័តយុទ្ធសាស្ត្រធ្វើតេស្តរួមបញ្ចូលគ្នាដែលមានសញ្ញាសម្គាល់ច្រើនដោយផ្អែកលើដំណាក់កាលនៃជំងឺ [1]។ ដោយសារតែអវត្តមាននៃក្បួនដោះស្រាយធ្វើរោគវិនិច្ឆ័យជាសកល យុទ្ធសាស្ត្រធ្វើតេស្តគួរតែត្រូវបានសម្របទៅនឹងបរិបទរោគរាតត្បាតក្នុងតំបន់ ដោយគិតគូរពីកត្តាសំខាន់ៗដូចខាងក្រោម៖
-ដំណាក់កាលឆ្លងមេរោគ៖ ចំនួនថ្ងៃបន្ទាប់ពីការចាប់ផ្តើមរោគសញ្ញាកំណត់វិធីសាស្ត្រធ្វើតេស្តសមស្របបំផុត
-ប្រភេទគំរូ៖ ភាពសមស្របនៃឈាមទាំងមូល ប្លាស្មា ឬសេរ៉ូមសម្រាប់ការរកឃើញ DENV
-រោគរាតត្បាតតំបន់៖ សេរ៉ូទីប DENV ដែលចរាចរក្នុងតំបន់ និងចរាចររួមគ្នានៃមេរោគ arbovirus ដទៃទៀត
-ហានិភ័យនៃការឆ្លងមេរោគរួមគ្នា៖ នៅក្នុងតំបន់ដែលមានចរាចរមេរោគ arbovirus ត្រួតស៊ីគ្នា ការធ្វើតេស្តពហុគុណគួរតែត្រូវបានពិចារណាដើម្បីបែងចែករវាងភ្នាក់ងារបង្ករោគផ្សេងៗគ្នា
៣.២ យុទ្ធសាស្ត្រសាកល្បងផ្អែកលើដំណាក់កាល
យោងតាមការណែនាំរបស់អង្គការសុខភាពពិភពលោក (WHO) ការធ្វើតេស្តមន្ទីរពិសោធន៍ជំងឺគ្រុនឈាមគួរតែអនុវត្តតាមពេលវេលាច្បាស់លាស់ដោយផ្អែកលើដំណាក់កាលនៃជំងឺ [1,2]៖
(1) ការធ្វើតេស្តដំណាក់កាលស្រួចស្រាវ (≤7 ថ្ងៃបន្ទាប់ពីការចាប់ផ្តើម)
-ការធ្វើតេស្តអាស៊ីតនុយក្លេអ៊ីក (ការធ្វើតេស្តម៉ូលេគុល)៖ ប្រតិកម្មខ្សែសង្វាក់ប៉ូលីមែររ៉េសបញ្ច្រាស (RT-PCR) និងវិធីសាស្ត្រម៉ូលេគុលផ្សេងទៀតរកឃើញ RNA DENV ដោយមានភាពរសើបខ្ពស់។
-ការធ្វើតេស្តអង់ទីហ្សែន៖ ការរកឃើញអង់ទីហ្សែន NS1 ដែលអាចរកឃើញក្នុងរយៈពេល 1-3 ថ្ងៃបន្ទាប់ពីការចាប់ផ្តើម។
ក្នុងដំណាក់កាលស្រួចស្រាវ កម្រិតវីរៀមានកម្រិតខ្ពស់ ហើយការធ្វើតេស្តអាស៊ីតនុយក្លេអ៊ីក និងអង់ទីហ្សែនសម្រេចបាននូវភាពរសើបល្អបំផុត។
(2) ការធ្វើតេស្តដំណាក់កាលជាសះស្បើយ (≥4 ថ្ងៃបន្ទាប់ពីការចាប់ផ្តើម)
-ការធ្វើតេស្តសេរ៉ូម៖ ជាធម្មតាអង្គបដិប្រាណ IgM អាចរកឃើញនៅថ្ងៃទី 4 បន្ទាប់ពីការចាប់ផ្តើម។
-ក្នុងករណីភាគច្រើន អង្គបដិប្រាណ IgM នៅតែបន្តកើតមានរយៈពេល 14-20 ថ្ងៃ ហើយក្នុងករណីខ្លះ ការបន្តកើតមានអាចអូសបន្លាយរហូតដល់ 90 ថ្ងៃ។
-ការធ្វើតេស្ត IgG មានតម្លៃមានកំណត់សម្រាប់ការធ្វើរោគវិនិច្ឆ័យជំងឺគ្រុនឈាមស្រួចស្រាវ ដោយសារតែអង្គបដិប្រាណឆ្លងប្រតិកម្មដែលអាចកើតមានពីការឆ្លងមេរោគ flavivirus ពីមុន ឬការចាក់វ៉ាក់សាំង។
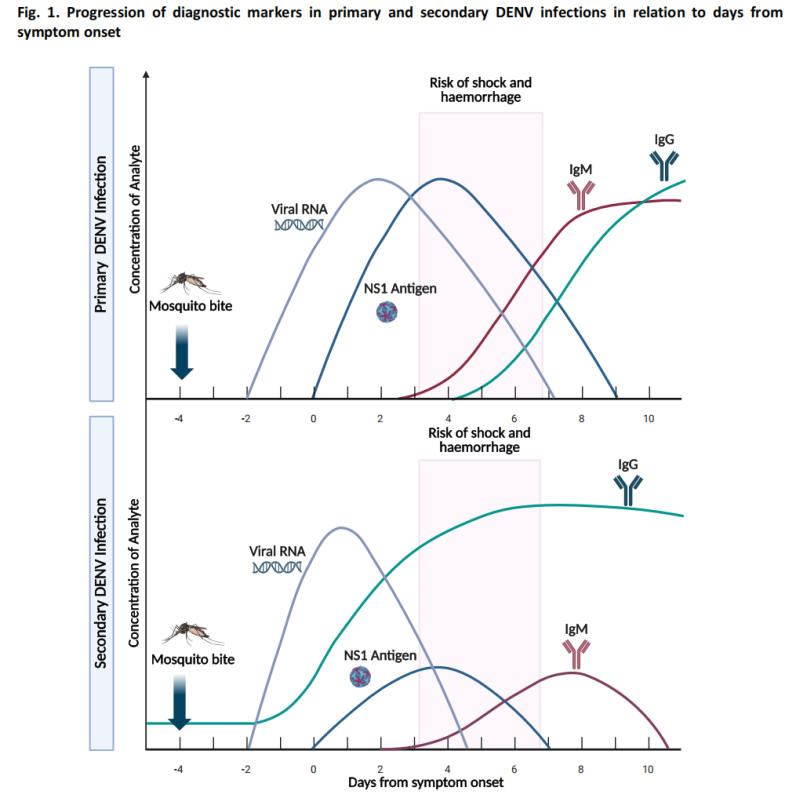
(3) ក្បួនដោះស្រាយរោគវិនិច្ឆ័យករណីសង្ស័យ
ការណែនាំនេះរួមមានក្បួនដោះស្រាយរោគវិនិច្ឆ័យសម្រាប់ករណីសង្ស័យថាមានជំងឺគ្រុនឈាម ដោយណែនាំវិធីសាស្ត្រធ្វើតេស្តសមស្របដោយផ្អែកលើថ្ងៃបន្ទាប់ពីការចាប់ផ្តើមរោគសញ្ញា៖ ការធ្វើតេស្តអង់ទីហ្សែន NS1 និងការធ្វើតេស្តអាស៊ីតនុយក្លេអ៊ីក គឺជាវិធីសាស្ត្រចម្បងនៅដំណាក់កាលដំបូង ខណៈដែលការធ្វើតេស្តសេរ៉ូមគឺជាវិធីសាស្ត្រចម្បងនៅដំណាក់កាលក្រោយ។
៣.៣ ការវាយតម្លៃ និងការជ្រើសរើសការអនុវត្តវិធីសាស្ត្រសាកល្បង
យោងតាមអង្គការសុខភាពពិភពលោក (WHO) ការវាយតម្លៃជាប្រព័ន្ធលើការអនុវត្ត និងសេណារីយ៉ូដែលអាចអនុវត្តបាននៃការធ្វើតេស្តរកជំងឺគ្រុនឈាមផ្សេងៗមានដូចខាងក្រោម៖
| វិធីសាស្ត្រសាកល្បង | គោលដៅ | បង្អួចពេលវេលា | សេណារីយ៉ូកម្មវិធីចម្បង | ការពិចារណា |
| ការធ្វើតេស្តអាស៊ីតនុយក្លេអ៊ីក | RNA វីរុស | ១-៧ ថ្ងៃបន្ទាប់ពីចាប់ផ្តើម | ការបញ្ជាក់ដំបូង ការកំណត់អត្តសញ្ញាណសេរ៉ូទីប | វិធីសាស្ត្រស្តង់ដារមាស; តម្រូវឱ្យមានឧបករណ៍មន្ទីរពិសោធន៍ឯកទេស និងជំនាញបច្ចេកទេស |
| ការធ្វើតេស្តអង់ទីហ្សែន NS1 | ប្រូតេអ៊ីនមិនមែនរចនាសម្ព័ន្ធ | ១-៣ ថ្ងៃបន្ទាប់ពីចាប់ផ្តើម | ការត្រួតពិនិត្យរហ័សទាន់ពេល | មានក្នុងទម្រង់តេស្តវិនិច្ឆ័យរហ័ស (RDT) ដែលសមស្របសម្រាប់ការកំណត់ដែលមានធនធានមានកំណត់ |
| ការធ្វើតេស្តអង្គបដិប្រាណ IgM | អង្គបដិប្រាណ IgM ជាក់លាក់ | ≥៤ថ្ងៃបន្ទាប់ពីចាប់ផ្តើម | ការធ្វើរោគវិនិច្ឆ័យនៃការឆ្លងមេរោគថ្មីៗ | សំណាកសេរ៉ូមតែមួយបង្ហាញពីការឆ្លងមេរោគថ្មីៗដែលអាចកើតមានប៉ុណ្ណោះ។ ការបំលែងសេរ៉ូគឺត្រូវបានទាមទារសម្រាប់ការបញ្ជាក់។ |
| ការធ្វើតេស្តអង្គបដិប្រាណ IgG | អង្គបដិប្រាណ IgG ជាក់លាក់ | ការឆ្លងមេរោគពីមុន/ជាសះស្បើយ | ការស៊ើបអង្កេតរោគរាតត្បាត ការវាយតម្លៃស្ថានភាពភាពស៊ាំ | សំណាកសេរ៉ូមតែមួយមិនស័ក្តិសមសម្រាប់ការធ្វើរោគវិនិច្ឆ័យជំងឺគ្រុនឈាមស្រួចស្រាវទេ |
| ការធ្វើតេស្តរួមបញ្ចូលគ្នា (NS1+IgM/IgG) | អង់ទីហ្សែន + អង្គបដិប្រាណ | វគ្គសិក្សាពេញលេញនៃជំងឺ | ការធ្វើរោគវិនិច្ឆ័យដ៏ទូលំទូលាយនៃការឆ្លងមេរោគគ្រុនឈាម | បច្ចុប្បន្ន ទម្រង់ RDT ដែលមានដំណើរការល្អបំផុតសម្រាប់ការធ្វើរោគវិនិច្ឆ័យជំងឺគ្រុនឈាម |
| អិនជីអេស | RNA វីរុស | ១-៧ ថ្ងៃបន្ទាប់ពីចាប់ផ្តើម | ការឃ្លាំមើលហ្សែនវីរុស | តម្រូវឱ្យមានឧបករណ៍លំដាប់លំដោយឯកទេស និងសមត្ថភាពវិភាគជីវព័ត៌មានវិទ្យា |
ការណែនាំអំពីផលិតផលរកឃើញជំងឺគ្រុនឈាមចំនួន ៤ សម្រាប់ការធ្វើតេស្តម៉ាក្រូ និងមីក្រូតាមសេណារីយ៉ូ
ដើម្បីគាំទ្រដល់ការបង្ការ និងគ្រប់គ្រងជំងឺគ្រុនឈាម Macro & Micro-Test ផ្តល់ជូននូវផលប័ត្ររោគវិនិច្ឆ័យរួមបញ្ចូលគ្នា ដែលគ្របដណ្តប់លើការត្រួតពិនិត្យរហ័ស ការបញ្ជាក់ម៉ូលេគុល និងការឃ្លាំមើលហ្សែន ដែលបំពេញតម្រូវការនៅទូទាំងដំណាក់កាលគ្រប់គ្រងការផ្ទុះឡើងផ្សេងៗគ្នា។
៤.១ សេណារីយ៉ូទី ១៖ ការត្រួតពិនិត្យរហ័ស និងការឃ្លាំមើលគោលដៅ
អនុវត្តចំពោះគ្លីនិកគ្រុនក្តៅ មណ្ឌលថែទាំសុខភាពបឋម ការត្រួតពិនិត្យសហគមន៍សម្រាប់ការផ្ទុះឡើងនៃជំងឺ និងការដាក់ឱ្យនៅដាច់ដោយឡែកនៅកំពង់ផែ/ព្រំដែន។
-ការធ្វើតេស្តរហ័សសម្រាប់អង់ទីហ្សែន NS1 នៃមេរោគគ្រុនឈាម៖ រកឃើញការឆ្លងមេរោគដំបូង (1-3 ថ្ងៃបន្ទាប់ពីចាប់ផ្តើម) ជាមួយនឹងលទ្ធផលក្នុងរយៈពេល 15 នាទីសម្រាប់ការធ្វើរោគវិនិច្ឆ័យរហ័ស។
-តេស្តអង្គបដិប្រាណ IgM/IgG លើមេរោគគ្រុនឈាម៖ បែងចែកការឆ្លងមេរោគបឋម/បន្ទាប់បន្សំ ដើម្បីវាយតម្លៃហានិភ័យនៃជំងឺធ្ងន់ធ្ងរ។
-ការធ្វើតេស្តរហ័សរួមបញ្ចូលគ្នារវាងអង់ទីហ្សែន NS1 វីរុសគ្រុនឈាម + IgM/IgG៖ រកឃើញអង់ទីហ្សែន និងអង្គបដិប្រាណក្នុងពេលដំណាលគ្នា សម្រាប់ការធ្វើរោគវិនិច្ឆ័យពេញលេញ។
-ការធ្វើតេស្តអង្គបដិប្រាណ IgM/IgG លើវីរុស Chikungunya៖ អាចឱ្យមានការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលជាមួយនឹងជំងឺគ្រុនឈាម ដើម្បីកំណត់អត្តសញ្ញាណភ្នាក់ងារបង្ករោគបានត្រឹមត្រូវ។
៤.២ សេណារីយ៉ូទី ២៖ ការធ្វើរោគវិនិច្ឆ័យដ៏ជាក់លាក់ និងការឆ្លើយតបក្នុងគ្រាអាសន្ន
-ឧបករណ៍រកឃើញអាស៊ីតនុយក្លេអ៊ីកវីរុសគ្រុនឈាម I/II/III/IV៖ រកឃើញ និងបែងចែកសេរ៉ូទីបចំនួន ៤ (ដែនកំណត់នៃការរកឃើញ ៥០០ ច្បាប់ចម្លង/មីលីលីត្រ) សម្រាប់ការតាមដានការផ្ទុះឡើង។
-ឧបករណ៍ធ្វើតេស្ត PCR មេរោគគ្រុនឈាមដែលបានសម្ងួតដោយសារធាតុ Lyophilized៖ អាចដឹកជញ្ជូនបាននៅសីតុណ្ហភាពបន្ទប់ សមរម្យសម្រាប់តំបន់ដែលមានធនធានមានកំណត់ និងការផ្ទុះឡើងភ្លាមៗ។
-ឧបករណ៍វិភាគ PCR ពហុមុខងារ (Dengue/Zika/Chikungunya Multiplex Real-Time PCR Kit): រកឃើញមេរោគអាបូវីរុសចំនួន 3 ក្នុងពេលដំណាលគ្នា សម្រាប់ការធ្វើរោគវិនិច្ឆ័យឌីផេរ៉ង់ស្យែលប្រកបដោយប្រសិទ្ធភាពក្នុងការផ្ទុះឡើងនៃជំងឺស្មុគស្មាញ។

សារធាតុប្រតិកម្មទាំងអស់ខាងលើគឺឆបគ្នាជាមួយប្រព័ន្ធ AIO 800 ស្វ័យប្រវត្តិពេញលេញសម្រាប់យកសំណាកទៅឆ្លើយ ដែលកាត់បន្ថយប្រតិបត្តិការដោយដៃ និងការចម្លងរោគឆ្លង ព្រមទាំងបង្កើនប្រសិទ្ធភាព និងសុវត្ថិភាពជីវសាស្រ្ត។
៤.៣ សេណារីយ៉ូទី ៣៖ ការឃ្លាំមើលហ្សែន និងការវិភាគពូជពង្សវីរុស
អាចអនុវត្តបានចំពោះមន្ទីរពិសោធន៍យោងជាតិ ស្ថាប័នស្រាវជ្រាវសុខភាពសាធារណៈ ដែលស្របតាមជំហររបស់អង្គការសុខភាពពិភពលោកលើ NGS។
ដំណោះស្រាយឃ្លាំមើលហ្សែនរបស់ Macro & Micro-Test គាំទ្រដល់ការតម្រៀបលំដាប់ហ្សែនទាំងមូលសម្រាប់ការតាមដានវីរុស ការបញ្ជាក់ខ្សែសង្វាក់បញ្ជូន ការត្រួតពិនិត្យវ៉ារ្យ៉ង់ និងការកែតម្រូវយុទ្ធសាស្ត្រវ៉ាក់សាំង។ ពួកវាគាំទ្រដល់ដំណើរការការងារដោយដៃ/ស្វ័យប្រវត្តិ ដែលធ្វើអោយប្រសើរឡើងនូវទិន្នផល និងលទ្ធភាពផលិតឡើងវិញ ដែលអនុញ្ញាតឱ្យមន្ទីរពិសោធន៍ធ្វើឱ្យប្រសើរឡើងពីការធ្វើតេស្តធម្មតាទៅជាការឃ្លាំមើលកម្រិតខ្ពស់ ស្របតាមការសង្កត់ធ្ងន់របស់អង្គការសុខភាពពិភពលោកលើការពង្រឹងការត្រួតពិនិត្យការវិវត្តន៍នៃវីរុស។

៤.៤ តម្លៃនៃដំណោះស្រាយរួមបញ្ចូលគ្នា
Macro & Micro-Test ផ្តល់ជូននូវដំណោះស្រាយរោគវិនិច្ឆ័យពេញលេញសម្រាប់ការរកឃើញមេរោគ arbovirus ដោយគាំទ្រដល់ដំណាក់កាលនីមួយៗនៃការគ្រប់គ្រងការផ្ទុះឡើង៖ ឧបករណ៍ត្រួតពិនិត្យរហ័សសម្រាប់ការកំណត់ថែទាំសុខភាពជួរមុខ ការបញ្ជាក់ម៉ូលេគុលសម្រាប់ការធ្វើរោគវិនិច្ឆ័យដ៏ជាក់លាក់ និងសមត្ថភាពវិភាគហ្សែនទាំងមូលសម្រាប់ការឃ្លាំមើលរោគរាតត្បាត។ ជាមួយនឹងការវិភាគដំណើរការខ្ពស់ លំហូរការងារដែលអាចបត់បែនបាន និងវេទិកាដែលត្រៀមរួចជាស្រេចសម្រាប់ស្វ័យប្រវត្តិកម្ម ដំណោះស្រាយទាំងនេះផ្តល់អំណាចដល់មន្ទីរពិសោធន៍ និងប្រព័ន្ធសុខភាពសាធារណៈដើម្បីពង្រឹងការត្រៀមខ្លួន និងការឆ្លើយតបទៅនឹងការគំរាមកំហែងមេរោគ arbovirus ដែលកំពុងលេចចេញនៅទូទាំងពិភពលោក។
ឯកសារយោង
[1] អង្គការសុខភាពពិភពលោក។ ការធ្វើតេស្តមន្ទីរពិសោធន៍សម្រាប់មេរោគគ្រុនឈាម៖ ការណែនាំបណ្តោះអាសន្ន ខែមេសា ឆ្នាំ២០២៥។ ទីក្រុងហ្សឺណែវ៖ អង្គការសុខភាពពិភពលោក; ឆ្នាំ២០២៥។
[2] ក្រុមប្រឹក្សាបច្ចេកទេសគំនិតផ្តួចផ្តើមមេរោគ Arbovirus សកលរបស់អង្គការសុខភាពពិភពលោក។ ការពង្រឹងការត្រៀមខ្លួនជាសកល និងការឆ្លើយតបទៅនឹងការគំរាមកំហែងនៃជំងឺ Arbovirus៖ ការអំពាវនាវឱ្យធ្វើសកម្មភាព។ Lancet Infect Dis. 2026;26(1):15-17។
[3] មីក្រូប Lancet។ ការជម្នះភាពលំបាកនៃការធ្វើរោគវិនិច្ឆ័យជំងឺគ្រុនឈាម។ Lancet Microbe. 2025;6(7):101190។
ពេលវេលាបង្ហោះ៖ ថ្ងៃទី ២០ ខែមីនា ឆ្នាំ ២០២៦
